#TgFlash
Edizione del 23 aprile 🗓 delle ore 19,30 🕒
• Auto si ribalta in corso Calatafimi, danneggiate auto e moto in sosta: ferit [...]
PALERMO - Colpo da 100mila euro per dei ladri che tra soldi e gioielli hanno svaligiato la casa di un professionista a Palermo. Le indagini delle Auto [...]
CATANIA - Giorno 20 aprile i ragazzi della cooperativa sociale L'Abbraccio hanno partecipato ad un evento di danza terapia organizzato dall'esperta Al [...]
CATANIA - A torneo concluso, Padova-Catania continua ancora a far parlar di sé con nuovi dettagli sugli scontri che hanno macchiato il trionfo rossazz [...]
ADRANO - I poliziotti del commissariato di Pubblica Sicurezza di Adrano, della Squadra Mobile di Catania e della Polizia Scientifica, a seguito di seg [...]
SICILIA - Piogge sparse e instabilità su tutta l'Isola: questi gli elementi che caratterizzeranno la giornata di domani 24 aprile con cieli nuvolosi c [...]
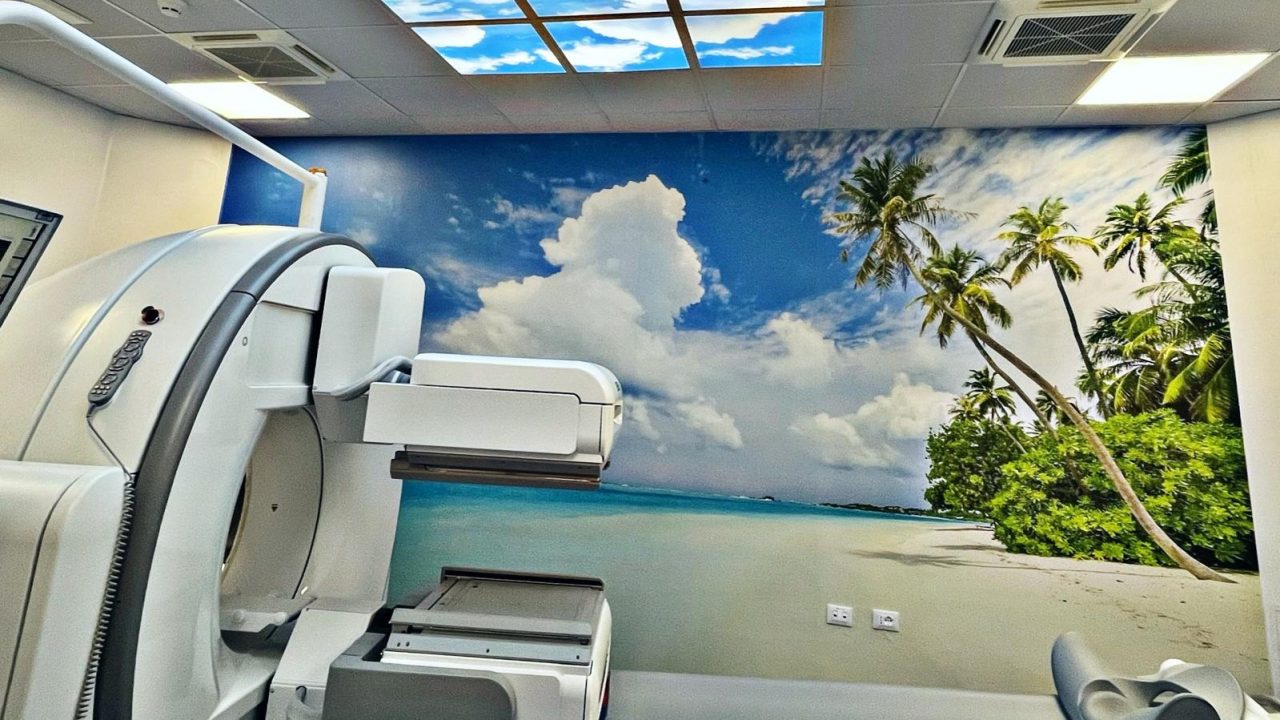
PALERMO - Il rinnovo tecnologico dell’unità operativa di Medicina nucleare del Policlinico si arricchisce con una SPET-TC, un tomografo ibrido di ulti [...]
CARINI - Ruspe di nuovo in azione oggi sul lungomare Cristoforo Colombo a Carini nel Palermitano.
È stata abbattuta una villetta abusiva già acquis [...]
PALERMO - Auto si ribalta in corso Calatafimi a Palermo finendo su alcune auto e moto parcheggiate.
Incidente in corso Calatafimi a Palermo
La strad [...]
PALERMO - Ancora una triste pagina di cronaca che riguarda un caso di maltrattamenti di animali. Un cane è stato trovato agonizzante in un cassonetto [...]